对56个患者进行回顾性研究,平均随访32个月,这些患者均患有症状性骨质疏松椎体压缩性骨折,且均曾接受球囊扩张椎体后凸成形术治疗。患者包括7名男性及49名女性,平均年龄75岁。应用直立位全脊柱X线摄像对患者进行评估,具体参数包括:脊柱后凸角度、椎体中部高度及脊柱矢状位排列度(颈7垂直线偏差)。临床疗效通过背部疼痛的直观类比标度进行评估。
56名患者有51名(91.1%)达到了即时疼痛缓解,椎体后凸角度很明显地从18度减小到14度,但43名患者(76.8%)仍有大于10度的局部后凸。7名患者(12.5%)治疗后发生再次椎体压缩骨折。颈7垂直线偏差在术前为3.1厘米,术后仍为3.1厘米,而在随访后期该指标显著增加到5.9厘米。以上结果在术前矢状位不平衡(早期颈7垂直线偏差>5厘米)且已存在骨质疏松椎体压缩性骨折的患者中可持续观察到。
对于骨质疏松性椎体压缩性骨折,球囊扩张椎体后凸成形术可以达到即时的疼痛缓解,但不能改善脊柱的矢状位排列。所以,球囊扩张椎体后凸成形术仅适用于疼痛明显的骨质疏松性椎体压缩骨折或骨不连,术后不能恢复脊柱的矢状位排列。关于骨质疏松性椎体压缩骨折及球囊扩张椎体后凸成形术
椎体压缩性骨折是患有骨质疏松症的老年人常见并发症之一,其总发病率约为2.04%,绝经后女性发病率更高,可达3.48%。
在椎体压缩性骨折中,1/3以上的患者表现为慢性顽固性疼痛。该病引起的疼痛、脊柱畸形可使患者肺活量下降、食欲减退、活动量减少,从而导致骨量进一步丢失,骨量的丢失又会造成椎体强度进一步下降,使其更易发生骨折,结果形成恶性循环。
球囊扩张椎体后凸成形术是脊柱外科领域的一项微创新技术,该技术在脊柱外科的应用,可以提高椎体成形手术的安全性,减少手术的并发症,成为微创脊柱外科的重要技术之一。近年来,该术式在世界范围内广泛开展。
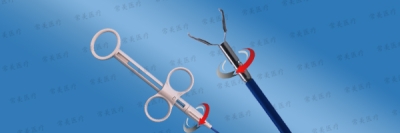
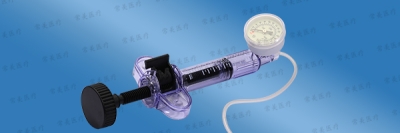
球囊扩张最直接的优点,就是能够对病灶进行准确控制,传统的非球囊扩张椎体成形术不用球囊扩张直接将骨水泥注入压缩的椎体,由于骨水泥具有流体性质,会向压力较低的方向流动,因而有流入椎管压迫脊髓造成患者截瘫的可能,甚至可能流入椎旁静脉,导致更为危险的血管栓塞发生。球囊扩张椎体后凸成形术是通过球囊在椎体内挤压,使椎体复位,再注入骨水泥。这样就不会产生骨水泥外溢的副作用,因此具有安全、可靠、疗效确切、并发症少的优点。球囊扩张技术主要适用于治疗骨质疏松性椎体压缩性骨折,尤其是经过保守治疗无效或疼痛加重的情况,还有就是不宜长期卧床者,但是椎体严重压缩不能插入导针和注入骨水泥,或者椎体后缘破坏,脊髓受压等情况。该技术主要适用于胸5至腰5之间的椎体骨折,它可以分为经椎弓根和经椎弓根外两个手术途径进行操作。前者适用于胸10和腰5之间的椎体骨折,对病变范围在X线下定位后,经椎弓根进行准确的穿刺进入椎体、扩张球囊,使压缩的椎体膨胀形成一个四壁坚实的“球”状囊腔,然后将球囊取出来,在形成了一个空间的椎体中,放入骨水泥即可。后者适用于胸5~10之间椎体的骨折,因为胸椎椎弓根向内的倾斜角度很小,如果采用前者的方法则可能因置入的球囊太偏外侧而使椎体侧方皮质破裂,采用经椎弓外的方法,穿刺针经过椎弓根与肋骨之间进入椎体,就可以使穿刺针有足够的向内侧的倾斜度,使球囊置入较为理想的位置。
球囊扩张可以有效地纠正脊柱后凸畸形和恢复压缩椎体的正常高度,缓解和消除疼痛,而且不需做大切口手术,患者术后即可以活动,可以避免长期卧床可能导致的并发症。